- emedicine.medscape.com - Akūts pankreatīts. Dr. Jeffrey C F Tang
- webmd.com - Pankreatīts. Neha Pathak, MD
- uptodate.com - Akūta pankreatīta klīniskās izpausmes un diagnostika. Santhi Swaroop Vege, MD
- ncbi.nlm.nih.gov - Akūts pankreatīts. Jonathan Gapp; Subhash Chandra
- researchgate.net - (PDF) Paaugstināta intraabdominālā spiediena riska faktori smaga akūta pankreatīta gadījumā.
Akūts pankreatīts: var būt viegls vai letāls. Pankreatīta simptomi

Akūtam pankreatītam (aizkuņģa dziedzera iekaisumam) parasti ir raksturīgas stipras sāpes. Kādas citas problēmas rada šis nopietnais stāvoklis? Kāpēc tas rodas?
Visbiežāk sastopamie simptomi
- Sāpes vēderā pēc ēšanas
- Sāpes vēderā
- Sāpes ap nabu
- Muguras sāpes
- Drudzis
- Paaugstināta ķermeņa temperatūra
- Slikta dūša
- Caureja
- Sala
- Vemšana
- Dzeltens acu baltums
- Dzeltenīga āda
- Paātrināta sirdsdarbība
Īpašības
Akūts pankreatīts ir aizkuņģa dziedzera iekaisums, kas parasti ir ļoti sāpīgs un smagos gadījumos var būt letāls.
Akūts pankreatīts ir galvenais ar kuņģa-zarnu traktu saistīto hospitalizāciju iemesls. Tā biežums pasaulē pastāvīgi pieaug.
Slimības smaguma pakāpe ir ļoti atšķirīga - no vieglas slimības, kas prasa konservatīvu ārstēšanu, līdz smagai un komplicētai slimībai ar augstu saslimstību un mirstību.
Aizkuņģa dziedzeris
Aizkuņģa dziedzeris ir orgāns, kas atrodas vēdera dobumā. Tam ir būtiska nozīme mūsu apēstā ēdiena sagremošanā.
Aizkuņģa dziedzerim ir divas galvenās daļas. Eksokrīno daļu veido acinārās šūnas, kas ražo gremošanas enzīmus, kas palīdz gremošanas procesā (galvenokārt amilāzi, lipāzi, tripsīnu), un tā veido 80 % aizkuņģa dziedzera.
Endokrīnā daļa regulē cukura līmeni asinīs ar hormonu insulīna un glikagona palīdzību un veido 20 % aizkuņģa dziedzera.
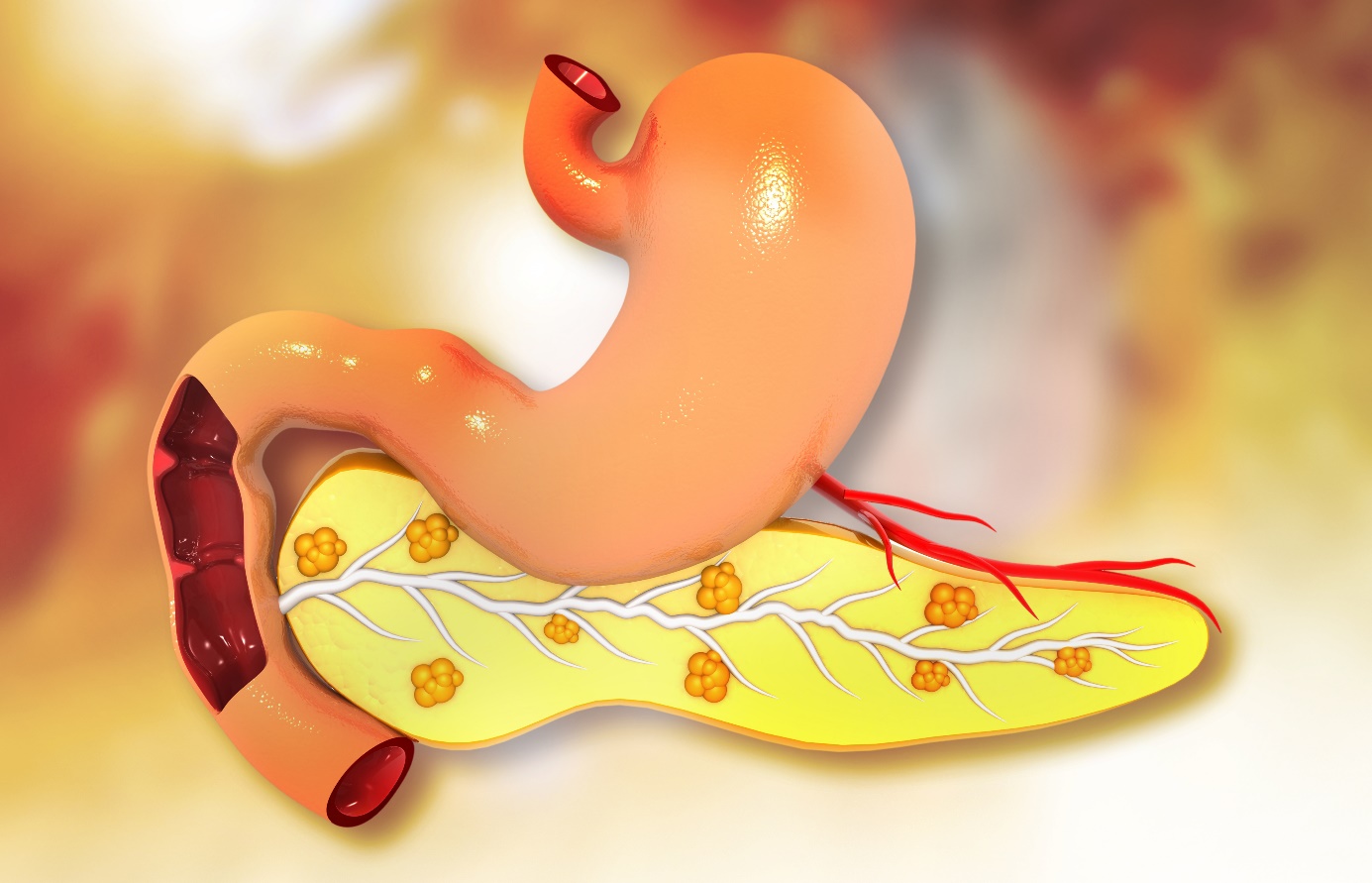
Aizkuņģa dziedzera atrašanās vieta
Aizkuņģa dziedzeris atrodas aiz kuņģa vēdera kreisajā augšējā daļā. To ieskauj citi orgāni, tostarp tievā zarna, aknas un liesa.
Tas ir sūkļveida dziedzeris, apmēram 16-22 cm garš un plakanas bumbiera formas.
Plašā daļa, ko sauc par aizkuņģa dziedzera galvu, atrodas virzienā uz vēdera vidusdaļu.
Aizkuņģa dziedzera galva atrodas vietā, kur kuņģis savienojas ar tievās zarnas pirmo daļu - divpadsmitpirkstu zarnu. No kuņģa uz zarnu nonāk daļēji sagremota pārtika, un aizkuņģa dziedzeris atbrīvo gremošanas fermentus.
Aizkuņģa dziedzera centrālo daļu sauc par ķermeni. Tās tievo galu sauc par asti, un tas sniedzas uz vēdera kreiso pusi.
Kā rodas pankreatīts?
Akūts pankreatīts var rasties, ja tiek izjaukti šūnu līdzsvara uzturēšanā iesaistītie faktori. Iniciējošs notikums var būt jebkas, kas bojā acināro šūnu un traucē fermentu sekrēciju.
Tas var būt alkohola lietošana, žultsakmeņi un dažas zāles.
Kad šūnu bojājums ir izraisīts, sākas kaitīgā ietekme uz aizkuņģa dziedzeri. Šūnu bojājums izraisa aizkuņģa dziedzera audu iekaisuma reakciju. Aizkuņģa dziedzeris uzbriest un tā audi tiek iznīcināti.
Kad mediatori izdalās asinsritē, var rasties sistēmiskas komplikācijas, piemēram, bakteriēmija (baktēriju izplatīšanās asinīs), akūts respiratorās distresa sindroms (ARDS), šķidruma uzkrāšanās plaušās, kuņģa un zarnu trakta asiņošana un nieru mazspēja.
Var attīstīties arī sistēmiskās iekaisuma reakcijas sindroms (SIRS), kas izraisa sistēmisku šoku. Galu galā iekaisuma mediatori var būt tik spēcīgi, ka var iestāties asinsrites nestabilitāte un iestāties nāve.
Akūta pankreatīta gadījumā vispirms rodas parenhīmas tūska un tauku nekroze (nāve) ap aizkuņģa dziedzeri. To sauc par akūtu edematozu pankreatītu.
Kad nekroze progresē uz pašu aizkuņģa dziedzeri, rodas asiņošana un dziedzera funkcijas zudums. Iekaisums attīstās par hemorāģisku vai nekrotizējošu pankreatītu.
Izraisa
Ilgstoša alkohola lietošana un žultsakmeņu slimība izraisa vairumu akūta pankreatīta gadījumu (sk. tabulu zemāk), taču ir zināmi arī daudzi citi etioloģiskie faktori.
Tomēr pētījumi liecina, ka līdz pat 70 % idiopātiskā pankreatīta (nezināma iemesla pankreatīta) gadījumu cēlonis ir žultsceļu mikrolitiāze. 10-30 % gadījumu cēlonis nav zināms.
Žultsvadu slimība
Žultsakmeņi ir viens no visbiežāk sastopamākajiem akūta pankreatīta cēloņiem lielākajā daļā attīstīto valstu (veido aptuveni 40 % gadījumu). Tie nonāk žultsvadā un uz laiku nosēžas žultsvada izvadā uz tievo zarnu.
Risks, ka akmens var izraisīt pankreatītu, ir apgriezti proporcionāls tā lielumam.
Tiek uzskatīts, ka acināro šūnu bojājums rodas sekundāri, palielinoties spiedienam aizkuņģa dziedzera kanālā uz zarnu (tas ir kopīgs ar žultsceļu), ko izraisa žultsakmeņu nosprostojums. Tomēr tas nav galīgi pierādīts cilvēkiem.
Iespējams, ka vairums idiopātiska akūta pankreatīta gadījumu ir saistīti ar slēptiem mikrolitiāzi.
Alkohols
Alkohola lietošana ir galvenais akūta pankreatīta cēlonis (vismaz 35 % gadījumu). Šūnu līmenī etanols izraisa gremošanas enzīmu uzkrāšanos šūnās un to priekšlaicīgu aktivizēšanos un atbrīvošanos, kam seko šūnu iznīcināšana.
Slimība visbiežāk attīstās pacientiem, kuriem alkohola lietošana ir bijusi ierasta 5-15 gadus. Alkoholiķi parasti tiek uzņemti ar akūtu hroniska pankreatīta paasinājumu.
Tomēr reizēm pankreatīts var attīstīties pacientam ar nedēļas nogales paradumu. Daži gadījumi ir radušies arī tāpēc, ka vienreiz uzņemts liels alkohola daudzums, kas izraisījis pirmo lēkmi.
Tomēr alkoholiķis, kurš ierasti lieto alkoholu, joprojām ir drīzāk likums, nevis izņēmums pankreatīta attīstībai.
Pašlaik nav vispārpieņemta skaidrojuma, kāpēc dažiem alkoholiķiem ir lielāka nosliece uz akūta pankreatīta attīstību nekā citiem alkoholiķiem, kuri dzer līdzīgā daudzumā.

Endoskopiskā retrogrāda holangiopankreatogrāfija
Pankreatīts, kas rodas pēc endoskopiskās retrogrādās holangiopankreatogrāfijas (ERCP), iespējams, ir trešais visbiežāk sastopamais pankreatīta veids. Tas veido aptuveni 4 % gadījumu.
Pankreatīta risks pēc ERCP ir aptuveni 5 %.
Akūta pankreatīta risks pēc ERCP palielinās, ja endoskopistam nav pieredzes. Pētījumos konsekventi pierādīts, ka masīva intravenoza hidratācija pirms procedūras novērš pankreatītu pēc ERCP.
Pēdējā laikā tiek lietots rektālais supozitorijs indometacīns. Ir pierādīts, ka tas samazina pankreatīta sastopamību pēc ERCP, un tagad tas ir plaši pieņemts lielākajā daļā iestāžu.
Trauma
Vēdera trauma izraisa paaugstinātu aizkuņģa dziedzera enzīmu amilāzes un lipāzes līmeni 17 % gadījumu un klīnisku pankreatītu 5 % gadījumu.
Aizkuņģa dziedzera traumas biežāk rodas, gūstot atklātas vēdera traumas (piemēram, ar nažiem, lodēm), nekā trulas vēdera traumas (piemēram, no stūres, zirga, velosipēda).
Tupas vēdera vai muguras traumas var saspiest dziedzeri caur mugurkaulu, izraisot aizkuņģa dziedzera bojājumus.
Medikamenti
Zāļu izraisīts pankreatīts sastopams salīdzinoši reti (aptuveni 2 % gadījumu), iespējams, saistībā ar nezināmu noslieci. Par laimi, zāļu izraisīts pankreatīts parasti ir viegls.
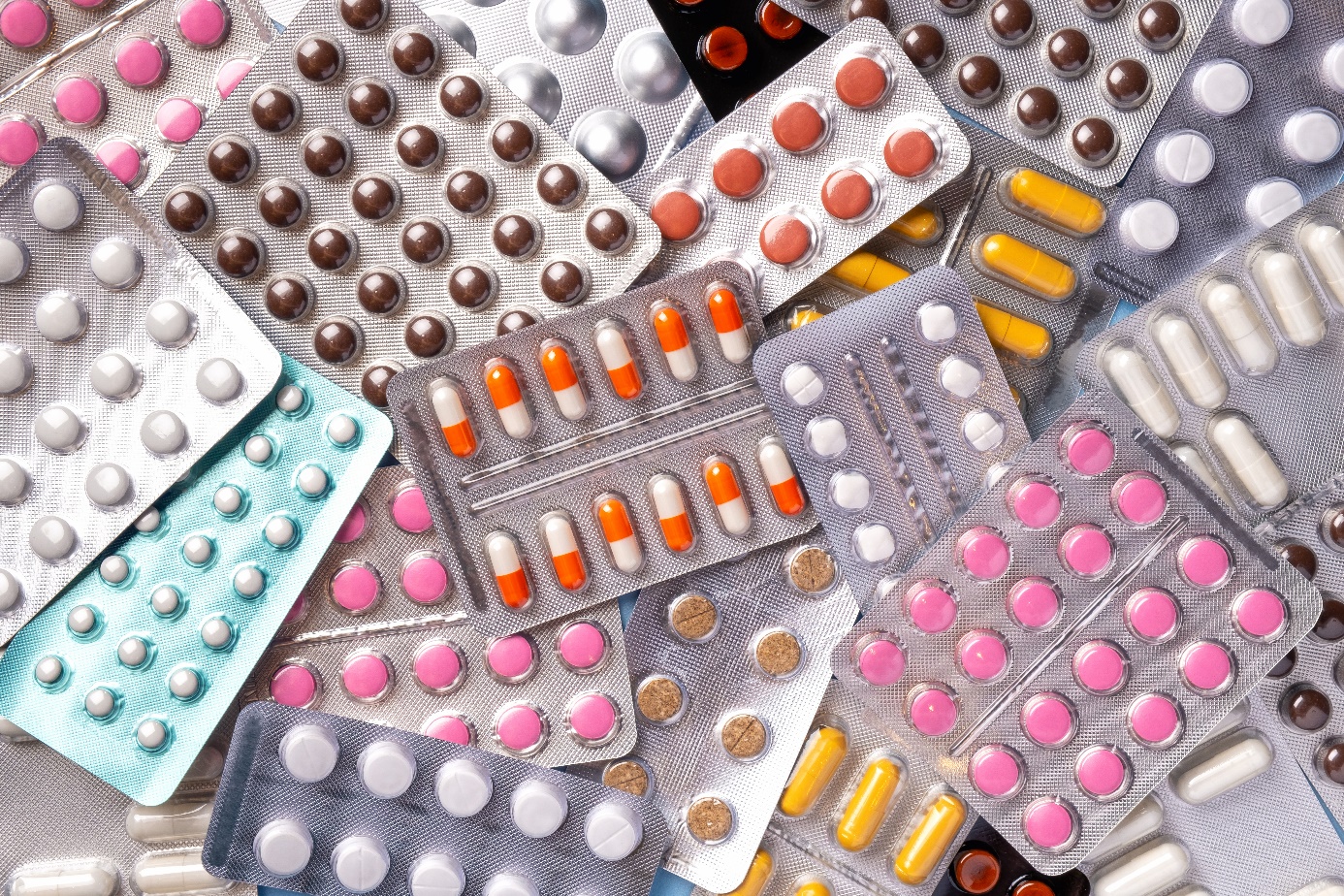
Zāles, kas 100% saistītas ar akūtu pankreatītu, ir šādas:
- azatioprīns
- sulfonamīdi
- tetraciklīns
- valproīnskābe
- metildopa
- estrogēni
- furosemīds
- 6-merkaptopurīns
- 5-aminosalicilskābes savienojumi
- kortikosteroīdi
- oktreotīds
Zāles, kas var būt saistītas ar akūtu pankreatītu:
- hortiazīds un hidrohlortiazīds
- metronidazols
- nitrofurantoīns
- piroksikāms
- prokaīnamīds
- hortalidons
- kombinētās zāles vēža ķīmijterapijai
- cimetidīns
- cisplatīns
- difenoksilāts
Turklāt ir daudz zāļu, par kurām ziņots, ka tās atsevišķos vai sporādiskos gadījumos izraisa akūtu pankreatītu.
Retāk sastopami cēloņi
Turpmāk minētie cēloņi izraisa mazāk nekā 1 % pankreatīta gadījumu:
Infekcija
Pankreatītu, īpaši bērniem, var izraisīt vairākas infekcijas slimības. Šie akūta pankreatīta gadījumi mēdz būt vieglāki nekā akūta biliāra vai alkohola izraisīta pankreatīta gadījumi.
Vīrusu izraisītāji ir cūciņas vīruss, koksackie vīruss, citomegalovīruss, hepatīta vīruss, Epšteina-Barr vīruss, echovīruss, varicella-zostervīruss, masalu vī russ un masaliņu vīruss.
Bakteriālie cēloņi ir mikoplazmas, salmonellas, kampilobaktērijas un tuberkulozes izraisītāji.
Pasaulē atzīts pankreatīta cēlonis ir arī bērnu apaļās tārpas.
Pankreatīts ir saistīts ar AIDS. Tomēr to var izraisīt arī saistītas infekcijas, audzēji, tauku vielmaiņas traucējumi vai zāles.
Pārmantots (iedzimts) pankreatīts
Iedzimts pankreatīts ir ģenētiska saslimšana, kad gēna mutācija izraisa tripsinogēna priekšlaicīgu aktivizāciju līdz tripsīnam. Ir arī citas mutācijas, kas var izraisīt akūtu pankreatītu. Pie tām pieder cistiskā fibroze.
Hiperkalciēmija - paaugstināts kalcija līmenis
Jebkura iemesla izraisīta hiperkalciēmija var izraisīt akūtu pankreatītu. Hiperkalciēmijas cēloņi ir paaugstināta paratireoīdas funkcija, pārmērīgas D vitamīna devas, iedzimta hiperkalciēmija.
Hipertrigliceridēmija - paaugstināts tauku līmenis asinīs
Klīniski nozīmīgs pankreatīts parasti nerodas, kamēr cilvēka triglicerīdu līmenis serumā sasniedz 30 mmol/l.
Lielākā daļa autoru uzskata, ka hiperlipidēmiju izraisa nevis pankreatīts, bet gan iedzimta lipīdu vielmaiņas kļūda. Šāda veida pankreatīts mēdz būt smagāks nekā alkohola vai žultsakmeņu izraisīta slimība.
Audzēji
Akūtu pankreatītu var izraisīt aizkuņģa dziedzera drenāžas sistēmas aizsprostojums, ko izraisa aizkuņģa dziedzera audzējs. Pankreatīta rašanās varbūtība, ja ir audzējs, ir aptuveni 14 %.
Toksīni
Akūtu pankreatītu var izraisīt organofosfātu insekticīdu iedarbība. Akūtu pankreatītu var izraisīt arī skorpionu un čūsku kodumi. Trinidadā skorpiona Tityus trinitatis kodums ir visbiežāk sastopamais akūta pankreatīta cēlonis.
Ķirurģiska iejaukšanās
Akūts pankreatīts var rasties dažādu ķirurģisku procedūru pēcoperācijas periodā. Kā piemēru var minēt vēdera vai sirds apvedceļu operācijas, kas var bojāt dziedzeri, izraisot aizkuņģa dziedzera nepietiekamību.
Pēcoperācijas akūtu pankreatītu bieži vien ir grūti apstiprināt. Tam ir augstāks komplikāciju biežums nekā ar citu etioloģiju saistītam pankreatītam. Mehānisms nav skaidrs.
Asinsvadu anomālijas
Akūta pankreatīta attīstībā nozīme var būt tādiem asinsvadu faktoriem kā anēmija vai asinsvadu sistēmas iekaisums.
Asinsvadu sistēmas iekaisums var predisponēt pacientus uz pankreatisko anēmiju, īpaši pacientiem ar poliarterīta mezgliņu un sistēmisko sarkano vilkēdi.
Autoimūnais pankreatīts
Autoimūnais pankreatīts, kas ir salīdzinoši nesen aprakstīta vienība, ir ārkārtīgi rets akūta pankreatīta cēlonis. Ja tas izraisa akūtu pankreatītu, tad parasti tas ir jauniem cilvēkiem (aptuveni 40 gadu vecumā), kuri var ciest arī no citām autoimūnām slimībām.
Patoģenēze ir neskaidra, bet, iespējams, saistīta ar imūnglobulīna (Ig) G4 autoimūnu slimību.
Riska faktori
Faktori, kas palielina pankreatīta risku, ir šādi:
- Pārmērīgs alkohola patēriņš - pētījumi liecina, ka pankreatīta risks ir paaugstināts alkohola dzērājiem. Tas attiecas arī uz cilvēkiem, kuri dienā patērē četrus līdz piecus alkoholiskos dzērienus.
- Cigarešu smēķēšana - smēķētājiem ir vidēji trīs reizes lielāka iespēja saslimt ar hronisku pankreatītu, salīdzinot ar nesmēķētājiem, kā arī lielāks akūta pankreatīta risks. Labā ziņa ir tā, ka, atmetot smēķēšanu, risks samazinās apmēram uz pusi.
- Aptaukošanās - Jums ir lielāka iespēja saslimt ar pankreatītu, ja Jums ir aptaukošanās.
- Diabēts - ja Jums ir diabēts, pankreatīta risks palielinās.
simptomi
Akūta pankreatīta galvenais simptoms ir stipras sāpes, kas pēkšņi parādās vēdera vidū.
Šīs spēcīgās sāpes laika gaitā bieži vien pastiprinās un var izplatīties uz muguru.
Vai Jums ir sāpes vēdera augšdaļā un zem kreisās ribas?
Lasīt rakstu Sāpes zem kreisās ribas: vai tā ir slimības pazīme?

Citi akūta pankreatīta simptomi:
- slikta pašsajūta vai slikta dūša - vemšana
- caureja
- gremošanas traucējumi
- augsta temperatūra - 38 °C vai vairāk
- ādas un acu dzeltēšana (dzelte)
- vēdera jutīgums vai pietūkums
- paātrināta sirdsdarbība (tahikardija)
Praktiski padomi:
Sāpju atvieglošanai var palīdzēt noliekšanās uz priekšu vai savilkšanās uz baļķa, bet, guļot uz muguras, sāpes bieži vien kļūst sliktākas.
Akūts pankreatīts, ko izraisa žultsakmeņi, parasti attīstās pēc lielas maltītes ēšanas. Ja šo stāvokli izraisījis alkohols, sāpes bieži rodas 6 līdz 12 stundas pēc pārmērīga alkohola daudzuma lietošanas.
Akūto pankreatītu iedala:
- Vieglu akūtu pankreatītu, kam raksturīga orgānu mazspējas un lokālu vai sistēmisku komplikāciju neesamība.
- Vidēji smags akūts pankreatīts, kam raksturīga pārejoša orgānu mazspēja (izzūd 48 stundu laikā) un/vai vietējas vai sistēmiskas komplikācijas bez ilgstošas orgānu mazspējas (>48 stundas).
Diagnostikas
Akūtu pankreatītu apstiprina anamnēze, fiziskā izmeklēšana un parasti arī asins analīzes (amilāzes un lipāzes). Akūta pankreatīta laikā amilizas vai lipāzes līmenis asinīs parasti ir paaugstināts 3 reizes virs normas.
Dažos gadījumos asins analīzes nav paaugstinātas un diagnoze joprojām ir apšaubāma. Šādos gadījumos var veikt vēdera dobuma attēlveidošanu, piemēram, datortomogrāfiju (CT).
Testēšana
Kad diagnoze ir apstiprināta, pacienta hospitalizācijas laikā vai pēc tās var veikt dažus attēlveidošanas testus, lai palīdzētu noteikt akūta pankreatīta cēloni. Šādi testi ir šādi:
Transabdominālā (vēdera) ultrasonogrāfija.
To parasti veic hospitalizācijas laikā, lai īpaši novērtētu, vai žultspūslī ir akmeņi. Žultsakmeņi ir visbiežāk sastopamais akūta pankreatīta cēlonis.

Endoskopiskā ultrasonogrāfija
Šis izmeklējums akūta pankreatīta laikā parasti nav nepieciešams. Salīdzinot ar transabdominālo (vēdera) ultrasonogrāfiju, tas ir salīdzinoši invazīvāks, jo ārsts ievieto kuņģī elastīgu plānu caurulīti.
Caurulītes galā tiek piestiprināta kamera un ultraskaņas zonde. Tas ļauj ārstam apskatīt žultspūšļa, aizkuņģa dziedzera un aknu attēlus.
Šie attēli ir jutīgāki nekā transabdominālās ultrasonogrāfijas attēli, jo ļauj atklāt sīkus akmeņus žultspūslī un žultsvados, kas varētu būt palikuši nepamanīti. Var arī vizualizēt aizkuņģa dziedzeri, lai noteiktu anomālijas.
Magnētiskās rezonanses holangiopankreatogrāfija
Magnētiskās rezonanses holangiopankreatogrāfijā izmanto magnētiskās rezonanses attēlveidošanu (MR). Tā ir neinvazīva procedūra, kas ļauj iegūt ķermeņa daļu šķērsgriezuma attēlus. Tehniķis pacienta vēnās injicē krāsu, kas palīdz attēlot aizkuņģa dziedzeri, žultspūsli un žultsvadus.
Šis ir vēl viens jutīgs tests, lai novērtētu žultspūšļa, žultsvadu un aizkuņģa dziedzera akūta pankreatīta cēloņus.
Datortomogrāfija (CT)
Datortomogrāfija ir neinvazīvs rentgenoloģisks izmeklējums, ar kuru iegūst trīsdimensiju ķermeņa daļu attēlus.
To parasti sākotnēji akūta pankreatīta epizodes laikā neveic. To var veikt, ja diagnoze nav skaidra vai vairākas dienas pēc hospitalizācijas. Tā palīdz novērtēt aizkuņģa dziedzera bojājuma apjomu, ja pacients neatveseļojas tik ātri, kā gaidīts.
Tento článok vznikol vďaka podpore spoločnosti Hemp Point CBD Slovensko.
Kā tas tiek ārstēts: Akūts pankreatīts - aizkuņģa dziedzera iekaisums
Akūta pankreatīta ārstēšana: zāles, diēta, antibiotikas, ERCP līdz operācijai
Rādīt vairākAkūts pankreatīts tiek apstrādāts ar
Citi nosaukumi
Interesanti resursi