- solen.sk - Furnjē gangrēna
- wikiskripta.eu - Gangrēna
- mayoclinic.org - Gangrēna
Kas ir gangrēna? Kādi ir tās simptomi un ārstēšana?
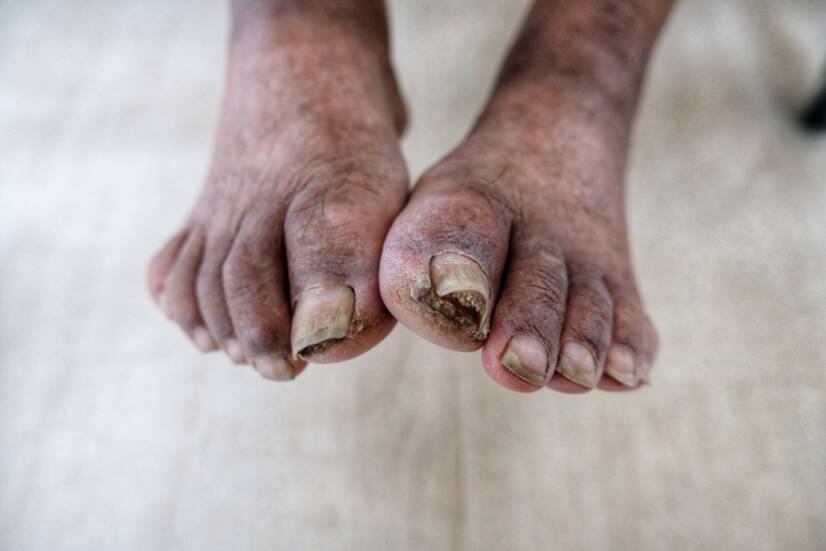
Gangrēna ir stāvoklis, kad kāda cilvēka audu daļa iet bojā. Tā bieži ir sekundāru izmaiņu, piemēram, izžūšanas vai infekcijas, izpausme.
Raksta saturs
Gangrēna ir bīstams, pat dzīvībai bīstams stāvoklis. Tās būtība ir skarto audu bojāeja, kurā nav pietiekamas barības vielu un skābekļa piegādes. Bieži sastopamas infekcijas ar baktērijām, kas dzīvo bez gaisa (anaerobas).
Kas ir gangrēna?
Gangrēna ir nekroze, ko modificē sekundāras izmaiņas. Visbiežāk tā ir izžūšana un infekcija.
Pastāv 3 gangrēnas veidi:
- Sausā gangrēna (gangraena sicca) - Visbiežāk tā rodas ekstremitātēs, ja ir nosprostots asinsvads. To izraisa nepietiekama skābekļa pieplūde.
Konkrementu krāsa pakāpeniski mainās no violetas līdz melnai un tumši brūnai. Āda zaudē ūdeni, elastību un atgādina pergamenta papīru. - Mitrā gangrēna (sfakela) - nekroze, ko pārveido pūšanas baktērijas. Nekrotiskiem audiem ir mitrs izskats, smaka un tie sairst. Krāsa ir zaļa, ko izraisa baktēriju iedarbība uz hemoglobīnu.
Ja baktērijas savairojas pārāk daudz, var rasties nopietns, dzīvībai bīstams stāvoklis - sepse. - Gāzes gangrēna (gangraena emphysematosa) - nekroze, ko izraisījušas gāzi veidojošās baktērijas klostrīdijas. Tā rodas pēc ievainojuma, kad klostrīdiju infekcija iekļūst dziļi brūcē (piemēram, brūcē ieplūst augsne).
Audi ir pietūkuši, var uzpūst. Var sajust gāzes burbuļus, kas, šķiet, pieskaras.
Kad noteikta veida baktērijas iekļūst apkārtējos audos un asinsritē, jebkura gangrēna rada letālu apdraudējumu.
Gangrēnas riski
Faktors, kas visbiežāk palielina gangrēnas risku, ir asinsvadu sašaurināšanās - ateroskleroze. Pakāpeniska sašaurināšanās var novest pie ierobežotas apgādes ar skābekli un vēlāk pie pilnīgas audu nāves.
Starp svarīgiem faktoriem ir diabēts. Ir labi zināms, ka diabēts pacientus pakļauj iepriekš minēto bakteriālo infekciju riskam.
Risku palielina arī:
- asinsvadu iekaisuma slimības
- samazināta imunitāte (ķīmijterapija, HIV, narkomānija)
- apdegumi
- Apsaldējumi
- smēķēšana
- Aptaukošanās
Diabēta gangrēna
Termins "diabētiskā gangrēna" ietver plašu diabētiskās kājas akrālās bojājumu spektru - no minimālām pazīmēm līdz visas kājas gangrēnai. Tā ir viena no nopietnākajām diabēta komplikācijām.
Diabēta slimniekiem pēdu bojājumi ir 20 līdz 50 reižu biežāk sastopami nekā veseliem cilvēkiem.
Faktori, kas izraisa diabētisko gangrēnu
Pacientiem, kuri ārstējas no diabēta, iznākumu nosaka daudzi faktori.
Daži no visbiežāk sastopamākajiem ir šādi:
- Neiropātija - nervu sistēmas (motoriskās, sensorās, viscerālās) bojājumi.
- asinsrites traucējumi - nepietiekama asinsapgāde un no tās izrietoša audu vaskularizācijas nepietiekamība.
- Hiperglikēmija - cukura līmeņa svārstības asinīs, kas izraisa agrīnāku komplikāciju rašanos.
- ierobežota locītavu kustīgums - kopā ar sensomotorām neiropātijām, kas izraisa samazinātu muskuļu tonusu, stīvumu, nejutīgumu, tādējādi radot lielāku spiedienu, stāvot vai ejot.
Interesantu informāciju var atrast rakstā:
Diabētiskā pēda kā diabēta komplikācija?
Diabētiskā gangrēna ir nopietnas diabētiskās pēdas sindroma sekas. Tā bieži noved pie skartās ekstremitātes amputācijas. Tā var attīstīties arī no nelielas traumas vai bieži vien nepietiekami novērtēta pūslīša.
Šo traucējumu profilakse ir regulāra pēdu kopšana un diabēta ārsta apmeklējumi.
Diabētiskās gangrēnas diagnostika un ārstēšana
Diagnozi nosaka ārsts, pamatojoties uz slimības anamnēzi. Pacienti bieži vien neņem vērā vieglas izpausmes, tā sauktās brīdinājuma pazīmes, un ierodas ambulancē jau progresējošā slimības stadijā.
- Anamnēze - pamatojoties uz interviju, ārsts iegūst nepieciešamo informāciju par pacienta pašreizējo un iepriekšējo stāvokli.
- Fizikālā izmeklēšana - Ar redzi un palpāciju ārsts nosaka slimības izplatību un stadiju. Ar palpāciju viņš nosaka jutīgumu un pietūkumu attiecīgajā zonā.
- Laboratoriskā izmeklēšana - Ņem asins paraugu un nosūta iekaisuma parametru noteikšanai (CRP, leikocītu skaits, FW).
- Attēlveidošana - nosaka iesaistīšanās apjomu, pakāpi un dziļumu.
- Rentgens (rentgena izmeklēšana) - izmanto, lai noteiktu cieto struktūru (kaulu) apjomu.
- USG (ultrasonogrāfija) - Izmanto, lai noteiktu anomālijas asinsritē.
- CT (datortomogrāfija), MRI (magnētiskās rezonanses attēlveidošana) - Izmanto īpaši augstas pakāpes slimības gadījumā, lai noteiktu dziļāku struktūru iesaistīšanos.
- Tampons - Izmantojot speciālas sterilas birstītes, no skartās vietas paņem tamponu un nosūta bakterioloģiskai izmeklēšanai (lai noteiktu anaerobo, aerobo vai gāzes baktēriju klātbūtni).
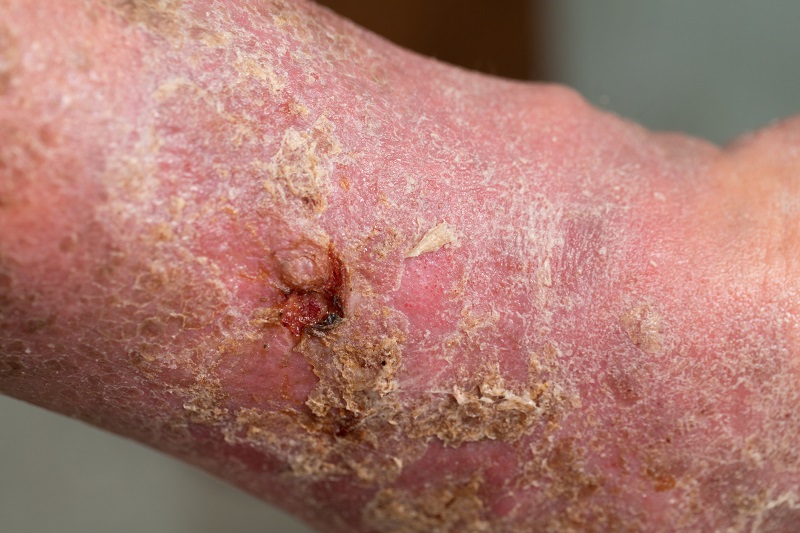
Diabētiskās gangrēnas ārstēšana
Gangrēnas ārstēšana mēdz būt ilgstoša un sarežģīta. No izārstēšanas iespējas līdz radikālai operācijai. Svarīgākais un pirmais solis ir diabēta kompensācija.
- Ārstēšana - antibiotiku ievadīšana caur asinīm (vēnā).
- Vietējā ķirurģiskā ārstēšana - Atkarīga no lokālajām atradēm. Nepieciešamības gadījumā ķirurģisko ārstēšanu veic vietējā anestēzijā. Iesākušās gangrēnas, diabētiskās pēdas vai stilba kaula čūlas gadījumā tiek izņemta atmirusī āda un zemādas audi. Dažos gadījumos tiek izņemts arī kauls. Tiek veikta arī brūces skalošana ar antibiotiku šķīdumiem.
- Pilnīga ķirurģiska ārstēšana - ja atradums ir progresējis un iepriekšējās procedūras nevar izmantot vai tās ir neefektīvas, skartā ekstremitāte jāamputē.
Interesants fakts:
Anaerobu infekciju gadījumā ieteicama uzturēšanās hiperbariskajā kamerā.
Pacients tiek ieslēgts kamerā, kur tiek uzturēta augsta skābekļa koncentrācija. Tas neveicina šāda veida baktēriju izplatīšanos un vairošanos.
Furnjē gangrēna
Furnjē gangrēna (FG) ir dzīvībai bīstama ārējo dzimumorgānu, perineja un perianālās zonas gangrēna. Pašlaik šī definīcija ietver arī tāda paša rakstura saslimšanas sievietēm. Tomēr tā ir biežāk sastopama vīriešu populācijā.
Pirmo reizi šo slimību 1883. gadā aprakstīja Žans Alfrēds Furnjē.
FG ir tipisks nekrotizējošs fascīts, ko izraisa dažādas baktērijas (stafilokoki, streptokoki, koliformas, pseidomonādes, bakteroīdi, fusobaktērijas, pseidomonādes) no ādas, urīnizvadkanāla, maksts vai taisnās zarnas.
FG cēloņi
Svarīgs priekšnoteikums FG attīstībai ir traucēta (galvenokārt šūnu) imunitāte un samazināta slimnieka imunitāte. Vietēja slimība vai trauma dzimumorgānu rajonā veicina bakteriālās infekcijas attīstību.
Riska faktori, kas ietekmē FG attīstību
FG izraisošo riska faktoru tabula
| Imūndeficīta stāvokļi | Uroloģiski cēloņi | Ķirurģiski cēloņi | Dermatoloģiski cēloņi | Retāk sastopami cēloņi |
| Cukura diabēts | Skurvja abscess | Periproktālais abscess | Galvenokārt jaunattīstības valstīs | Hernioplastika |
| Ķīmijterapija | Ķirurģiska iejaukšanās | Perforēts apendicīts | Vasektomija | |
| HIV | Prostatas biopsija | Divertikulīts | Jaundzimušo apgraizīšana | |
| Kortikoīdu terapija | Uretras sašaurinājums | Taisnās zarnas vēzis | Ārējie ievainojumi (skrāpējumi, kukaiņu kodumi) | |
| Hronisks alkoholisms | Urīna ekstravazācija endoskopisku instrumentāciju laikā apakšējos urīnceļos | Anālās spraugas un fistulas | Obliterējošs endarterīts pudenda externa un interna |
Furnjē gangrēnas diagnostika un ārstēšana
FG diagnozi parasti nosaka, pamatojoties uz klīnisko ainu un anamnēzi. Galvenie simptomi visbiežāk ir sāpes slimības vietā, pietūkums un vēlākās stadijās drudzis.
- Anamnēze - iespējamo FG riska faktoru novērtēšana
- Fizikālā izmeklēšana - palpācija, skarto vietu palpācija.
- Laboratoriskā izmeklēšana - mikrobioloģiskā diagnostika no asinīm (CRP, FW, leikocīti) + urīna kultūra.
- uztriepes - izmantojot sterilas otas no skartās vietas
- Biopsija - saudzīga bioloģiskā materiāla noņemšana sīkākai analīzei.
- Attēlveidošana - lai precizētu slimības apmēru un smaguma pakāpi.
- USG
- CT
- MRI
Interesanti:
FG spēj strauji izplatīties. Tiek uzskatīts, ka tas ir 2-3 cm stundā.
Furnjē gangrēnas ārstēšana
Pat tad, ja ir aizdomas par FG, pacients ir jāhospitalizē. Novēlota iejaukšanās palielina mirstību.
Visizplatītākā FG ārstēšana ir šāda:
- Plaša spektra antibiotiku ievadīšana asins ceļā (vēnā).
- Ķirurģiska - visu gangrēno audu un potenciāli apdraudēto audu radikāla izņemšana. Labākai dzīšanai brūce jāatstāj atvērta.
- Urīnceļu drenāža, epicistektomija.
- Atvieglojoša kolostomija - īpaši, ja ir skarta taisnās zarnas zona.
- Plastiskā rekonstrukcija - sekundāra skarto vietu slēgšana
- Hiperbariskā kamera - ārstēšana ar augsta spiediena skābekli.
Svarīgs veiksmes faktors ir nepārtraukta pacienta uzraudzība un hidratācija. Izšķiroša nozīme ir arī stadijai, kādā slimība tika konstatēta.
Iekšējo orgānu gangrēna
Gangrēna var skart daudzas mūsu ķermeņa daļas, taču tā spēj uzbrukt arī iekšējiem orgāniem.
Visbiežāk sastopamie orgāni, kurus var skart gangrēna, ir šādi:
- Apendiksa iekaisums akūtā formā var izraisīt perforāciju un tai sekojošu gangrēnu.
- Aizkuņģa dziedzeris - akūta aizkuņģa dziedzera iekaisuma gadījumā.
- Krēva - ileotisku stāvokļu gadījumā, ja ir zarnu obstrukcija. Reti sastopama resnās zarnas gangrēna autoimūnās slimības lupus eritomatosus gadījumā.
- Žultspūslis - akūta holecistīta gadījumā
- Kuņģis - visbiežāk vēža gadījumā
- Plaušas - pneimonijas rezultātā.
Interesanti resursi
Saistīti